Imagem: CALIRI, M. H. L. Galeria de fotografias. In: GRUPO DE ESTUDOS E PESQUISA EM SEGURANÇA DO PACIENTE. Feridas crônicas. Ribeirão Preto, 2020.
Imagem: Gordian Medical, Inc. dba American Medical Technologies.
Tempo de cicatrização
Caracterizadas por ruptura imediata da vascularização e hemostasia. A reação inflamatória é aguda, com modificações vasculares e exsudativas, podendo determinar manifestações localizadas no ponto de agressão ou ser acompanhada de modificações sistêmicas.
Ocorrem quando há desvio no processo cicatricial fisiológico, predominando respostas proliferativas sobre exsudativas. Podem resultar da perpetuação de processos agudos ou iniciar de forma insidiosa.
Conteúdo Bacteriano
Quanto ao conteúdo bacteriano, as feridas podem ser:
- Limpa: lesão asséptica e isenta de microrganismos. São comuns em feridas cirúrgicas realizadas em condições estéreis.
- Limpa contaminada: tempo inferior a 6 horas entre o trauma e o atendimento, sem contaminação significativa.
- Contaminada: tempo superior a 6 horas entre o trauma e o atendimento, com presença de contaminantes, mas sem infecção local.
- Infectada: presença de agente infeccioso com reação inflamatória intensa e destruição tecidual.
Presença de transudato e exsudato
Transudato é uma substância fluida com baixo conteúdo proteico e celular, resultante de processos não inflamatórios. É altamente fluido e passa através dos vasos. Exsudato é um material fluido com alto conteúdo proteico e celular, geralmente associado a processos inflamatórios. Varia em conteúdo e coloração, podendo ser seroso (líquido claro com baixo conteúdo proteico), sanguinolento (mistura de sangue e exsudato), purulento (líquido espesso e opaco composto por pus, indicando infecção bacteriana) ou fibrinoso (extravasamento de proteínas plasmáticas e fibrina).
Morfologia
As feridas são descritas quanto à localização, dimensões, número e profundidade:
- Localização: áreas de risco variam conforme a posição do paciente (sentado ou acamado).
- Dimensões: classificadas pela área em cm², assim, feridas pequenas são aquelas menores que 50 cm². Feridas médias variam entre 50 cm² e 150 cm². Feridas grandes têm entre 150 cm² e 250 cm², enquanto as feridas extensas são aquelas maiores que 250 cm².
- Número: se houver múltiplas feridas na mesma área, soma-se cada uma.
- Profundidade: as feridas podem ser classificadas como planas ou superficiais, profundas ou cavitárias. As feridas planas ou superficiais envolvem apenas as camadas mais externas da pele, incluindo a epiderme, derme e tecido subcutâneo. As feridas profundas atingem tecidos moles profundos, como músculos e fáscia, exigindo um cuidado mais intensivo devido ao maior risco de complicações. Já as feridas cavitárias se caracterizam pela formação de cavidades que podem envolver órgãos ou espaços internos, tornando o tratamento mais complexo e exigindo uma abordagem multidisciplinar para garantir a cicatrização adequada e a prevenção de infecções.
Característica do leito da ferida
Os tecidos no leito da ferida são classificados em viáveis ou inviáveis:
Tecidos viáveis
- Granulação: tecido vermelho vivo, brilhante e úmido, indicando boa vascularização.
- Epitelização: revestimento novo, rosado e frágil, sinalizando a formação de nova pele.
Tecidos inviáveis
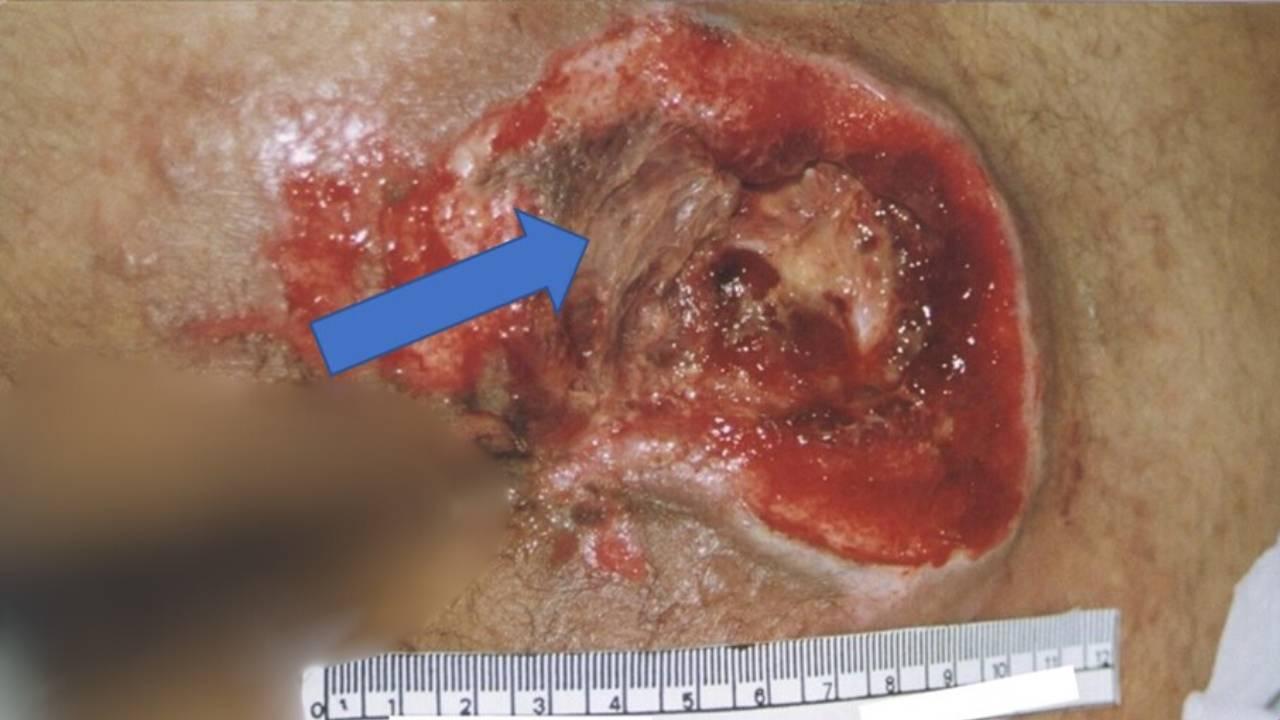
- Necrose de coagulação: também conhecida como escara, é uma crosta preta ou escura devido à perda de fluxo sanguíneo.
- Necrose de liquefação: tecido amolecido e esverdeado, associado à infecção.
- Desvitalizado ou fibrinoso: tecido amarelo ou branco, aderente ao leito da ferida.
Aspectos clínicos na avaliação das feridas
Feridas podem ser simples (seguem o curso fisiológico da cicatrização) ou complexas (retardadas por fatores como infecção ou comorbidades). Nesse sentido, o diagnóstico etiológico é crucial para direcionar o tratamento e prever a evolução da lesão. Desse modo, a descrição precisa da localização anatômica da lesão é fundamental para seu acompanhamento. Além disso, a presença de exsudato indica aumento da permeabilidade capilar e deve ser avaliada quanto ao volume, cor/consistência e odor. A mensuração é fundamental para avaliar a evolução da lesão, podendo ser feita por medidas simples ou cavitárias.
Ferramenta TIME para avaliação de feridas
A ferramenta TIME (Tecido não viável, Infecção/Inflamação prolongada, Desequilíbrio de umidade, Bordas que não avançam) orienta o tratamento das feridas, garantindo uma abordagem sistemática e eficaz.
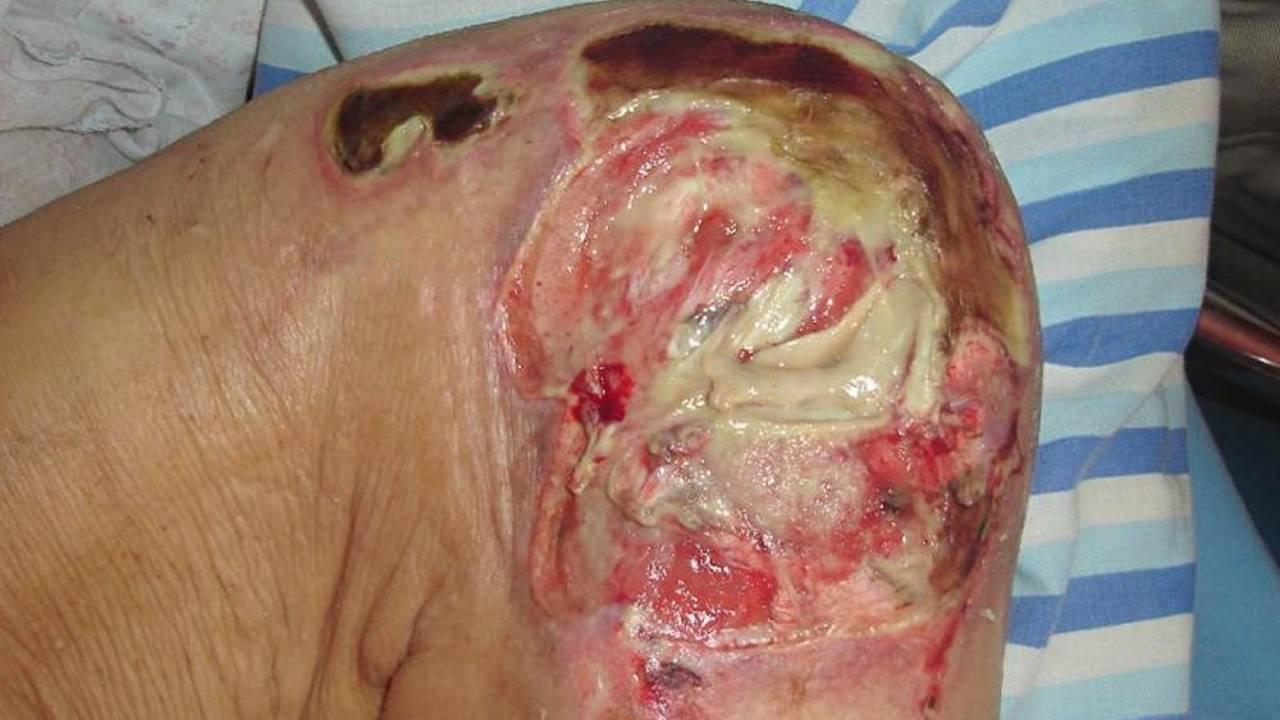
A presença de tecido necrosado aumenta a carga microbiológica da lesão e prolonga a fase inflamatória. O principal tratamento é o desbridamento, que pode ser realizado de várias formas. O desbridamento instrumental conservador utiliza pinças, tesouras e bisturis para remover o tecido desvitalizado de forma seletiva. O desbridamento autolítico usa coberturas que promovem a autólise, onde o próprio organismo destrói o tecido necrosado. O desbridamento mecânico aplica força mecânica, como irrigação com soro fisiológico ou fricção com gaze, enquanto o desbridamento enzimático utiliza substâncias proteolíticas, como papaína e colagenase, para remover o tecido necrosado seletivamente.
Lesão com tecido necrosado. Imagem: CALIRI, M. H. L. Galeria de fotografias. In: GRUPO DE ESTUDOS E PESQUISA EM SEGURANÇA DO PACIENTE. Feridas crônicas. Ribeirão Preto, 2020.
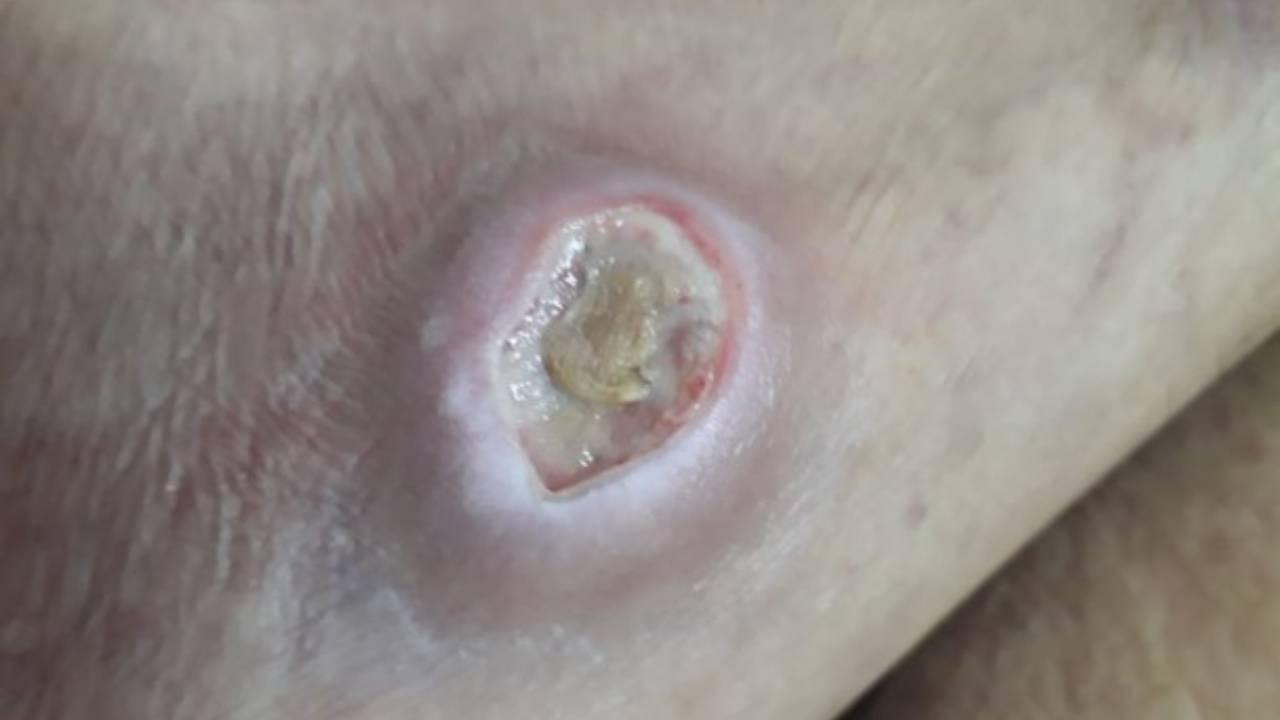
Exemplo de lesão com bordas maceradas. Imagem: CALIRI, M. H. L. Galeria de fotografias. In: GRUPO DE ESTUDOS E PESQUISA EM SEGURANÇA DO PACIENTE. Feridas crônicas. Ribeirão Preto, 2020.
O desbridamento é um procedimento fundamental no tratamento de feridas, especialmente aquelas com tecidos necrosados. Esse processo envolve a remoção do tecido desvitalizado ou morto, que pode interferir na cicatrização e aumentar o risco de infecção. Existem várias técnicas de desbridamento, cada uma com suas especificidades e indicações.
Utiliza pinças, tesouras e bisturis para remover o tecido desvitalizado de forma precisa e seletiva. Este método é altamente eficaz, desde que realizado por enfermeiros capacitados, pois requer conhecimento anatômico e habilidades técnicas para evitar danos aos tecidos saudáveis.
Este método utiliza coberturas especiais que promovem a autólise, um processo onde o próprio organismo destrói o tecido necrosado. As coberturas criam um ambiente úmido que facilita a ação das enzimas naturais do corpo, resultando em uma remoção gradual e menos dolorosa do tecido morto.
Envolve a aplicação de força mecânica para remover o tecido desvitalizado. Métodos comuns incluem a irrigação com soro fisiológico em jato de pressão ou a fricção com gaze. Embora eficaz, este método pode ser doloroso e não é seletivo, podendo danificar tecidos viáveis.
Utiliza substâncias proteolíticas, como papaína e colagenase, para remover o tecido necrosado de forma seletiva. Essas enzimas quebram as proteínas no tecido morto, facilitando sua remoção. Este método é eficaz e menos invasivo, porém deve ser usado com cautela para evitar irritação dos tecidos saudáveis.
O desbridamento é essencial para preparar o leito da ferida, permitindo que o tecido saudável se regenere e que a cicatrização ocorra de maneira mais eficiente. A escolha do método de desbridamento depende da condição da ferida, da quantidade de tecido necrosado e da tolerância do paciente ao procedimento.
Dessa forma, o entendimento abrangente da classificação e avaliação das feridas permite aos profissionais de saúde proporcionar um cuidado mais eficaz e direcionado, promovendo uma cicatrização eficiente e melhorando a qualidade de vida dos pacientes. A aplicação de ferramentas como TIME e técnicas adequadas de desbridamento são essenciais para o manejo adequado das feridas, garantindo uma recuperação mais rápida.
Feridas oncológicas
As feridas oncológicas são causadas pela infiltração de células malignas nas estruturas da pele, incluindo vasos sanguíneos e linfáticos. Elas podem se originar de tumores primários ou de metástases. Os cânceres mais frequentemente associados à formação dessas feridas incluem os de mama, cabeça e pescoço, rim, pulmão, ovário, cólon, pênis, bexiga, linfoma e leucemia.
Inicialmente, essas feridas podem ser discretas, mas com o tempo, a infiltração maligna pode afetar a derme e o subcutâneo, resultando na formação de nódulos que podem ser palpáveis ou não. À medida que evoluem, essas feridas podem se tornar vegetativas e são então denominadas feridas fungosas malignas.
- Estadiamento das lesões oncológicas
As feridas neoplásicas são estadiadas de acordo com a classificação proposta por Haisfield-Wolf e Baxendale-Cox em 1999, conforme descrito abaixo:
1. Estágio 1: a pele permanece intacta, com tecido de coloração avermelhada ou violácea e um nódulo visível e delimitado. Não há sintomas significativos.
2. Estágio 1N: a ferida pode estar fechada ou apresentar uma abertura superficial com drenagem de exsudato amarelado ou purulento. O tecido permanece avermelhado ou violáceo, podendo ser seco ou úmido, com dor ou prurido ocasional. A ferida é inodora.
3. Estágio 2: a ferida está aberta, afetando a derme e a epiderme, com ulcerações superficiais. A área pode ser friável e sensível à manipulação, com um processo inflamatório intenso ao redor da ferida. Dor e odor são ocasionais.
4. Estágio 3: a ferida é espessa, envolvendo o tecido subcutâneo, com profundidade regular e formações irregulares. Pode apresentar tecido necrótico, odor fétido e exsudato. Lesões satélites estão em risco de ruptura, e o tecido no leito da ferida predomina na cor amarela.
5. Estágio 4: a ferida invade estruturas anatômicas profundas, com profundidade expressiva e exsudato abundante. O odor é fétido, e a dor é significativa. O tecido no leito da ferida predomina na cor amarela.
- Recomendações para tratamento local de feridas oncológicas
As feridas oncológicas requerem cuidados específicos, dependendo de suas características e estágio. Para lesões que apresentam eritema, endurecimento ou nódulos, mas sem perda da integridade da pele, recomenda-se a limpeza com solução salina normal. Além disso, é importante avaliar a necessidade de uma limpeza profilática com clorexidina diluída e considerar o uso de cremes hidratantes para manter a pele saudável. Coberturas acolchoadas ou especiais podem ser utilizadas para proteger a área, sendo essencial evitar ambientes úmidos se houver risco de desenvolvimento de micose fungoide.
Para lesões exsudativas, a higiene e limpeza com soro salino são fundamentais, juntamente com a limpeza profilática usando clorexidina degermante diluída. A técnica de limpeza por arraste, o uso de hidrogeis ou agentes enzimáticos podem ser necessários para uma limpeza mais profunda. A aplicação de coberturas de alginato ou hidrofibra na cavidade da ferida ajuda a gerenciar o exsudato, e a consideração de coberturas de prata ativada pode ser útil para controlar a carga bacteriana.
Quando há sinais de infecção, é crucial realizar uma cultura bacteriana, seja por esfregaço ou aspiração, para identificar o agente causador. A higiene profilática e limpeza com solução salina e clorexidina diluída devem ser mantidas, e a limpeza por arraste, juntamente com debridamento cirúrgico utilizando hidrogeis ou agentes enzimáticos, pode ser necessária. A rotação de antibióticos locais conforme os resultados da cultura, além do uso de gel de metronidazol, pode ajudar a controlar a infecção. Coberturas de alginato ou hidrofibra de hidrocolóide são recomendadas, e o uso de coberturas de prata deve ser considerado. Avaliar a necessidade de antibióticos sistêmicos também é importante para um tratamento eficaz.
Para lesões que produzem prurido, a aplicação de xilocaína gel, esteroides ou loção de calamina pode aliviar os sintomas. A avaliação médica de anti-inflamatórios e anti-histamínicos sistêmicos, além de analgesia adequada, são passos importantes para o manejo do prurido.
Lesões dolorosas exigem uma abordagem cuidadosa, começando com analgesia antes do tratamento conforme indicado pelo médico. A aplicação de analgesia local e morfínicos locais pode ser considerada, e a cobertura existente deve ser removida cuidadosamente para evitar dor adicional. Após a retirada da cobertura, a aplicação tópica de xilocaína gel pode proporcionar alívio imediato da dor.
Em casos de lesões associadas a ostomias ou fistulizações, é fundamental utilizar produtos de barreira específicos para a região periulceral, preferencialmente protetores cutâneos não irritantes (NCPI) que permitam a fixação de coberturas. Coberturas de absorção vertical, adaptadas à cavidade, são recomendadas para gerenciar o exsudato e proteger a área afetada.
Para lesões localizadas em áreas genitais ou anais, a avaliação do banho com solução de cloro pode ser benéfica, e o uso de coberturas específicas para essas áreas deve ser considerado para garantir a proteção e promover a cicatrização.
Essas abordagens diversificadas e contextuais para o tratamento de feridas oncológicas são cruciais para o manejo adequado e a promoção da qualidade de vida dos pacientes.
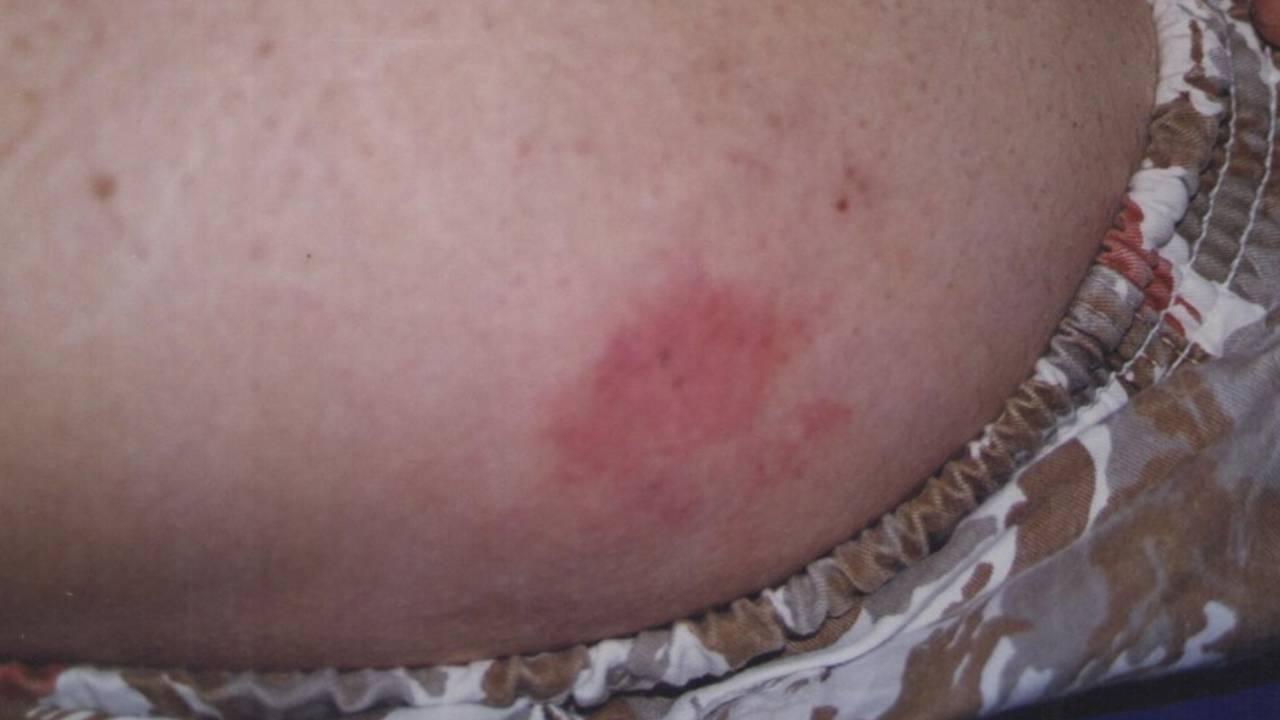
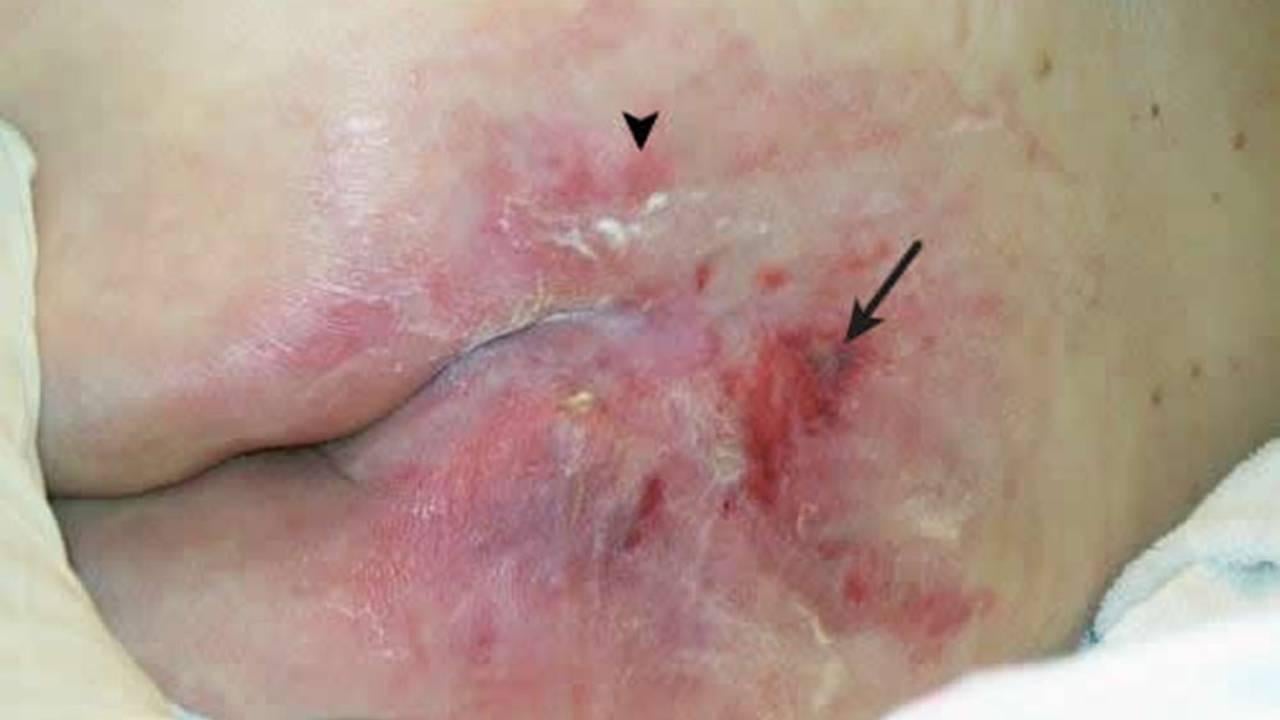 Imagem: boilershot photo/science photo library.
Imagem: boilershot photo/science photo library.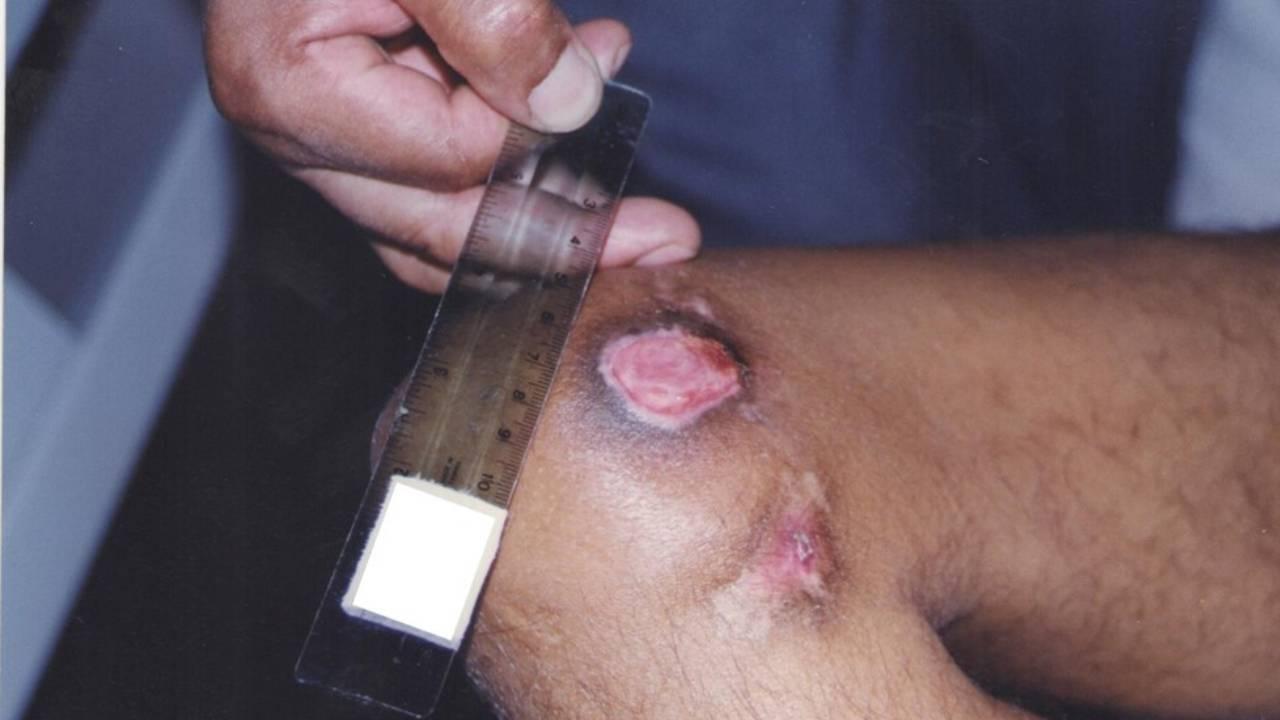
muito bom mesmo